Navigation auf uzh.ch
Navigation auf uzh.ch
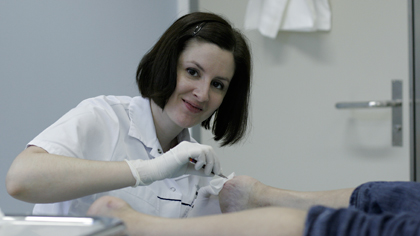
Montagmorgen in der Wundsprechstunde an der Universitätsklinik Balgrist. Pflegefachfrau Petra Ruoss erwartet ihren ersten Patienten. Es ist Herr Meyer*. Er hat seit Jahren Diabetes und leidet unter einer häufig auftretenden Folgeerscheinung: dem diabetischen Fuss. Nach einer längeren stationären Behandlung an der Universitätsklinik Balgrist wohnt er jetzt wieder zu Hause und besucht einmal in der Woche die Wundsprechstunde. Vorsichtig setzt er sich auf die Behandlungsliege. Wundspezialistin Petra Ruoss begrüsst ihn freundlich. Viele der Patientinnen und Patienten sind ‚Stammgäste’ der Pflegefachfrau, denn bei Diabetikern heilen Wunden langsam.
«Das Fatale am diabetischen Fusssyndrom ist die Unempfindlichkeit», erklärt Pflegefachfrau Petra Ruoss. Ohne regelmässige Pflege entstehen schnell neue Druckstellen oder tiefere Verletzungen, die der Patient jedoch nicht spürt, weil durch eine Nervenschädigung – die durch den erhöhten Blutzucker entsteht – die Membranen der Gefässe geschädigt werden. Im schlimmsten Fall kommt es zu Amputationen des Fusses oder gar eines ganzen Beins.
«Einer der Patienten lief einen Tag lang auf seinem Schuhlöffel herum, den er im Schuh vergessen hatte», erzählt Ruoss. «Der Patient hat nichts gespürt. Erst abends bemerkt er den grossen klaffenden Spalt an der Fusssohle.»
Herr Meyer schaut auf seine Schuhe, die aus groben Leder gefertigt sind und recht robust aussehen. «Früher trug ich immer schicke Halbschuhe», erzählt er und hebt bedauernd die Schultern. «Diese Schuhe habe ich mir vom Schuhmacher hier in der Klinik anfertigen lassen, so kann ich meine Füsse am besten vor Druckstellen schützen». Wenn Meyer darüber spricht, liegt in seiner sonst dunklen und ruhigen Stimme noch immer etwas von der Ungläubigkeit und Empörung, mit der er vor Jahren auf seinen Befund reagiert hat.
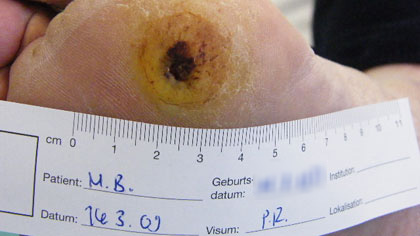
«Ein Warnzeichen für geschädigte Nerven», mahnt Ruoss, «sind trockene, spröde und leicht aufreissende Füsse.» Während sie den Fuss von Herrn Meyer behandelt und von einer Wunde das abgestorbene Gewebe entfernt, erklärt sie ihre Arbeitsmethode: «Ich löse die Hornhaut und Beläge auf der Haut ab. Dabei arbeite ich zunächst mit feuchten und anschliessend mit trockenen Kompressen.» Diese so genannte Nass-Trocken-Phase in der Wundheilung habe sich bewährt.
Vor drei Jahren hat sich die Pflegefachfrau Petra Ruoss zur zertifizierten Wundmanagerin ausbilden lassen. «Wunden richtig einzuschätzen und zu behandeln hat auch viel mit Erfahrung zu tun», erzählt sie.
Teamleiter und verantwortlich für die Wundsprechstunde ist Thomas Böni, Arzt und Lehrbeauftragter an der UZH und Leiter der Abteilung Technische Orthopädie. Er kennt alle Patienten, die in der Wundsprechstunde von Petra Ruoss behandelt werden. «Die Sprechstunde bringt viele Vorteile, so können die Patienten früher von der Krankenstation entlassen und ambulant versorgt werden. Das spart Behandlungskosten», sagt Böni.
Auf der Patientenliste stehen heute nur Männer. Reiner Zufall, meint die Pflegefachfrau. Allerdings würden Männer dazu neigen, etwas weniger auf sich zu achten.
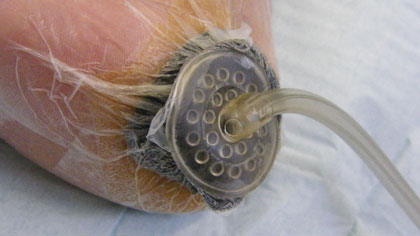
Der nächste Patient lässt sich von einem Fahrer in die Wundsprechstunde chauffieren. «Ich bin nicht mehr so gut zu Fuss», sagt er. Mit viel zu grossen Schuhen schlurft er herein. In der Hand trägt er ein Gerät, das per Schlauch mit seinem kranken Fuss verbunden ist. Petra Ruoss zeigt auf dem Bildschirm die grosse Wunde, die der Mann vor der Behandlung gehabt hat. «Bei solchen Verletzungen arbeiten wir mit einem speziellen Vakuumverband, der auf der Wunde angebracht wird und der die Wundflüssigkeit absaugt.»
Gleichzeitig wird die Wunde zusammengezogen, so kann sich schnell wieder eigenes, neues Gewebe bilden. Früher hat man in solchen Fällen häufig Hautverpflanzungen vorgenommen, was bei Diabetikern mit Komplikationen verbunden ist und nicht immer eine belastbare Haut erzeugt.
Herr Müller* kommt in Beleitung seiner Frau. Geduldig zieht sie ihm Schuhe und Socken aus, während er sich laut schimpfend über die ‚Endokrinologen’, die ihn seiner Ansicht nach falsch behandelt hätten, auf die Liege legt. Der Mann redet und lamentiert ohne Unterbruch. Petra Ruoss behandelt die tiefe Wunde in der Ferse des Mannes und behält die Ruhe. Nach der Fussbehandlung missts sie seinen Zuckerwert und stellt fest, dass er mit 3 mmol/l viel zu tief ist. «Sie müssen oben in der Cafeteria gleich etwas essen», rät sie. Er habe schon oft einen ‚Hypo’ gehabt, antwortet Müller und schlägt mit der Hand nach seiner Frau, die ihm nicht schnell genug die Socke anzieht.
Von einer Hypo oder Hypoglykämie spricht man, wenn der Blutzucker zu tief absinkt (unter 2.8 mmol/l, biochemische Hypoglykämie). Einige Patienten, die schon lange erkrankt sind, können Hypoglykämien schlechter wahrnehmen, erklärt die Wundfachfrau. «Die Unterzuckerung ist ein immer wiederkehrendes seelisches und körperliches Fiasko.» Die Warnsymptome treten dann nur noch vermindert auf oder werden erst bei sehr niedrigen Blutzuckerwerten ausgelöst. Die Betroffenen bemerken eine Unterzuckerung erst an Konzentrationsstörungen, Zittern der Hände, Kaltschweissigkeit oder Denkstörungen und Verwirrtheit.
«Die Blutzuckereinstellung ist für Diabetiker sehr wichtig», erklärt Petra Ruoss. Nur so könnten langfristige Schäden vermieden werden. Denn die Entwicklung von diabetischen Spätfolgen hänge eng mit der Dauer der Diabetes und der Qualität der Stoffwechseleinstellung zusammen. Die Spätfolgen betreffen auch andere Extremitäten wie zum Beispiel die Hände oder Augen.
Der letzte Patient an diesem Vormittag musste ein Bein amputieren lassen. Er humpelt in Krücken herein. Ob er den Stumpf zeigen müsse, fragt er. «Besser, wie schauen mal nach», meint Petra Ruoss. Die Wunde sieht gut aus. Dafür hat der Mann hat einen tiefen Riss im Finger. Ob er Schmerzen habe, fragt die Pflegefachfrau. «Nein», sagt der Mann. «Ich spüre nichts.»
*Name von der Redaktion geändert.